Autor: Dr. Juan Carlos Flores Carrillo
Febrero 2011
CAPITULO I
1.1INTRODUCCION
Día a día se realizan más procedimientos por clínicos en las distintas ramas de la medicina. Muchos de estos en salas o áreas especiales para dichos estudios los cuales no cuentan con áreas de recuperación, equipo y personal para cuidar de los pacientes como en hospitales o unidades postanestesicas en quirófanos. Buscando una recuperación rápida con el menor riesgo para las personas sometidas a estudios de este tipo como lo son las broncoscopias. Las cuales gran parte de ellas son de tipo ambulatorio, es decir al finalizar y pasar efecto medicamentoso se egresaran de la unidad médica a su respectivo hogar.
Es de especial interés para el neumólogo que su paciente el cual será examinado mediante una broncoscopia, tenga la menor incomodidad, dolor y un recuerdo no tan desagradable. Ya que muchos de ellos tendrán que someterse a estudios subsecuentes o broncoscopias de control. Son estos los motivos por el que se apoyan en un anestesiólogo, quien podrá brindar opciones para dichas especificaciones y características. El anestesiólogo tendrá que valerse de distintos métodos como una buena técnica de anestesia tópica, auxiliado de una sedación ligera a moderada para lograr un egreso rápido, seguro y reintegración del paciente a su vida cotidiana.
CAPITULO II
2. ANTECEDENTES
2.1
El desarrollo que ha experimentado la broncoscopía en los últimos 50 años se puede considerar de admirable y vertiginoso. Sin duda no existe otra área de la neumología que haya logrado avances tan notorios, relevantes y profundos en tan poco tiempo. En actualidad tanto las aplicaciones diagnosticas de la broncoscopía como las terapéuticas han aumentando de forma considerable pasando a ocupar un puesto muy relevante no solo dentro de la neumología y de la Cirugía Torácica, sino también dentro de otras disciplinas como: la Otorrinolaringología, la Anestesia, la Medicina Intensiva y la Pediatría. Esta expansión ha tenido su base principal en el desarrollo tecnológico ocurrido en diferentes áreas como son: la instrumentación, las ópticas, concretamente las fibras ópticas, las fuentes de iluminación, la electrónica y las técnicas anestésicas por mencionar solo algunas de las más importantes (1).
La broncoscopía se define como un procedimiento invasivo utilizado para la visualización del canal nasal, faringe, laringe, cuerdas vocales, y árbol traqueo-bronquial. De utilidad para el diagnostico y tratamiento. El procedimiento se puede realizar en la sala de endoscopia, quirófano, departamento de emergencia, radiología y unidad de cuidados intensivos (2).
Hay dos tipos de broncoscopio: flexible y rígido. Permitiendo al médico ver el interior de las estructuras anatómicas. Es frecuentemente realizada para fines diagnósticos y terapéuticos como en extracción de cuerpos extraños, hemoptisis, repermeabilización traqueo-bronquial, colocación de endoprótesis, aspiración de secreciones, fistulas traqueo-bronquiales, Intubaciones difíciles y control de vía aérea(1) .
Actualmente se realizan alrededor de 500 000 broncoscopias anualmente en Estados Unidos (3).
MARCO TEORICO
HISTORIA: La primera observación de las estructuras de las vías aéreas fue realizada en la ciudad de Londres en 1856 cuando los estudiantes de Convent Garden, un conservatorio de canto. Con ayuda de espejos franceses observaron indirectamente los movimientos de las cuerdas vocales. La inquietud por obtener una vista cercana del cuerpo humano llevo al desarrollo de equipo endoscópico en distintas especialidades. En 1897 Gustav Killian realiza la primera endoscopia traqueal para la extracción de un cuerpo extraño de la vía aérea, con un sistema óptico a base de lente e iluminación frontal, De 18 a 41 cm y de 9.0mm de diámetro. En 1967 S. Ikeda diseña y fabrica el primer broncoscopio flexible para la empresa Machida Endoscopic C. y Olympus Co. Compuesto de fibra de vidrio y una fuente de luz auxiliar. El cual se presenta en un congreso de Neumología. Siendo similar al que se utiliza hoy en día (1).
La fibroscopía flexible es considerada como un procedimiento seguro, mientras se cumplan algunas precauciones básicas y monitorización básica (oximetría, EKG, PANI). En un estudio por Credle de 24,521 pacientes se reporta una mortalidad de 0.01% y complicación mayor de 0.08% (4).
Se ha logrado comprobar en múltiples ocasiones que la broncoscopía flexible con anestesia tópica es más segura que la broncoscopía rígida.
En la actualidad existen distintas técnicas para la preparación del paciente sometido a broncoscopio, variando desde una anestesia tópica ligera para tolerar el paso de fibroscopio. Hasta realizarlo bajo anestesia general en casos selectos (5,6).
El uso de lidocaína representa el anestésico local con mayor uso en la sala de broncoscopia y en la práctica médica (7). Compuesto de un anillo bencénico aromático, liposoluble, unido a un amino por medio de su enlace al grupo amida o ester. Siendo esto último lo que determina para su estudio la división como aminoester o aminoamida (8). La lidocaína es de tipo aminoamida con características químicas de un pKa 6.9, una unión a proteína de 64% (9). Al ser de uso común no significa que no está exento de complicaciones. Los datos clínicos de toxicidad pueden ser desde cambios sutiles a catastróficos. Con un margen de toxicidad amplio, iniciando con temblores, somnolencia, pérdida de consciencia, paro respiratorio, convulsiones y colapso cardiovascular.
Las manifestaciones clínicas se pueden observar con niveles plasmáticos de 5 mg/L. La sugerencia es limitarse a una máxima dosis de 300 a 400mg ya que la absorción puede ocurrir de manera rápida. Las guías británicas recomiendan no exceder un total de 7mg/Kg, aunque existe evidencia de que cifras de toxicidad se aproximan a los 8.2 mg/kg (4,5).
Existen comercialmente presentaciones y concentraciones de lidocaína en solución inyectable (1%, 2%, 4%), spray (10%) y ungüento (2% y 5%).
La lidocaína instilada directamente sobre el árbol bronquial es absorbida de manera rápida, correlacionando con los niveles plasmáticos(4).
La forma de administrar la lidocaína es variable, la forma más empleada es la de spray o atomizador, dispersando el anestésico sobre la mucosa oral y estructuras de orofaringe, de esta forma, el paciente tolerara el paso del fibroscopio. Una vez pasando la faringe es posible continuar la administración de dosis suplementaria a través de su canal de trabajo, instilando sobre la glotis o epitelio traqueal (técnica llamada “Spray as you go”). La inyección translaringea, produce un acceso de tos, garantizando la cobertura de toda la extensión de la tráquea. La cual puede ser una sensación poco placentera e incluso inquietante para los pacientes. Las nebulizaciones ultrasónicas a base de mezclas anestésicas proveen una preparación adecuada del tracto respiratorio . El uso de hisopos cubiertos de lidocaína como el presente estudio, ha sido descrito para topicalización de la vía aérea desde 1978 por Perry y colaboradores (10,11).
Los agentes anticolinérgicos (atropina, glucopirrulato) empleados comúnmente como adyuvante en la preparación del paciente, disminuye salivación y secreciones bronquiales permitiendo una mejor visualización. Además ayuda a suprimir reflejos vágales. Incluso puede disminuir la necesidad de anestésico al facilitar la absorción sobre el epitelio traqueal. Debido a que el uso de atropina puede ser arritmogenica, no hay evidencia de su uso en forma rutinario (4).
La finalidad de realizar la broncoscopia bajo sedación es mejorar el confort para tolerar un procedimiento el cual es incomodo, Facilitando la realización del procedimiento, con la cooperación del paciente. Lo cual es una práctica común y generalizada.(11,12).-
Existen varios agentes para sedación en procedimientos, incluso combinaciones entre ellos. Que permite disminuir la ansiedad y el estrés preoperatorio, resultados de encuesta a pacientes muestran que el 80% de ellos prefieren recibir sedación. El American College of Chest Physicians realizo una encuesta a neumólogos broncoscopistas, donde el 50% de ellos prefieren que sus pacientes reciban sedación para broncoscopía (4,11).
Se ha propuesto al propofol en múltiples ocasiones como agente sedante de elección para procedimientos de corta estancia y ambulatorios, debido a su nivel de sedación predecible, estabilidad hemodinámica, amnesia profunda y rápida recuperación (4,11).
Otro agente usado con frecuencia en la sala de broncoscopia es el midazolam. Benzodiacepina de acción corta, con una vida media de eliminación de 2h. Usado previo al procedimiento broncoscopico, causando amnesia y mejorando la tolerabilidad. Aunque es raro el uso de un solo agente sedante (4).
Es frecuente y la tendencia actual es a realizar una topicalización como preparación de la vía aérea en pacientes cuya intubación traqueal puede ser difícil. En estos individuos que se someterán a procedimientos quirúrgicos, el realizar una inducción anestésica convencional puede ser riesgoso. Para ello existen diversas técnicas descritas para la intubación traqueal con el paciente despierto.(13,14).
Rosenblatt describe la intubación con el paciente despierto como un abordaje sistemático. Mediante una serie de pasos, permite la intubación traqueal de una manera sencilla. Iniciando con una explicación al paciente de cómo se preparara la cavidad oral. La aplicación de medicamentos para disminuir secreción oral y
nasal. Administrando agente sedante de forma opcional para disminuir la ansiedad. Con una ventana de tiempo adecuada. Lo que hace característico este abordaje es la manera efectiva y menos desagradable al paciente, ya que utiliza hisopos cubiertos en gel con lidocaína. (15)
La superficie de la boca y nariz son fácilmente anestesiadas con anestésico tópico en spray o gel. Es por ello que es vital conocer la anatomía de la via aérea superior ya que no basta con identificar las estructuras, sino comprender la inervación sensitiva y responsable de los reflejos protectores como lo son la nausea y tos. (16)
La faringe es un tubo musculo membranoso que se extiende desde la base del cráneo a al esófago cervical. Se divide en tres partes: Nasofaringe, orofaringe e hipofaringe. Anatómicamente, la nasofaringe es definida desde parte basal del cráneo al paladar duro. La orofaringe se extiende del paladar duro al hueso hiodes y la hipofaringe del hueso hiodes a la parte marginal del cartílago cricoides. La hipofaringe se puede subdividir en la región del seno piriforme, la parte posterior, región postcricoidea y la superficie lateral del pliegue aryepliglotico Figura 1 (16,17).
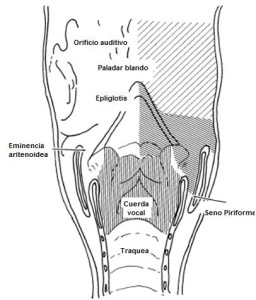
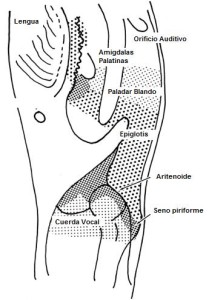
Anatomía Laringe. (18)
Las fibras aferentes somáticas y viscerales de la orofaringe son distribuidas del plexo derivado del nervio vago, facial y glosofaríngeo. El nervio glosofaríngeo emerge del cráneo a través de agujero yugular y pasa por delante de la yugular interna y entre los vasos carotideos. Viajando a largo de la pared lateral de la faringe. Proporcionando la inervación del tercio posterior de la lengua, vallécula, superficie anterior de la epiglotis, pilares amigdalinos, pared posterior y lateral de la faringe (18).
En la mayoría de los pacientes, la topicalización de la mucosa de la orofaringe es suficiente para permitir la instrumentación de la vía aérea, como lo es el paso del fibroscopio. En algunos pacientes, el reflejo nauseoso es tan pronunciado que no hay cantidad de anestesia tópica que permita un campo de intubación estático y tranquilo. Esta nausea proviene de la estimulación de los receptores de presión, localizados en el tercio posterior de la lengua, que no puede ser alcanzado por la difusión del anestésico local a través de la mucosa. Existen varias medidas para minimizar este problema: instruir al paciente que respire de manera rápida y agitada, evitando presión sobre la lengua (intubación nasal), administración de narcóticos y la realización de bloqueo del glosofaríngeo (13,19-21).
En nuestro hospital la broncoscopía es llevada a cabo. Con una preparación previa la cual consiste en aplicar 9 disparos de lidocaína spray 10%, distribuidas en narinas y boca. Se administra agente sedativo de elección por el clínico. Midazolam, propofol o nalbufina. Previa introducción del fibrobroncoscopio, se lubrica narina de elección con agente hidrosoluble. Se realiza de primera opción fibroscopía nasal. Al observar la glotis se instila lidocaína a través del canal de trabajo, al pasar la glotis se avanza y sobre la tráquea se complementa anestesia del árbol traqueo bronquial con dosis adicionales de lidocaína.
El presente estudio pretende emplear una técnica similar a la de Rosenblatt de preparación de las estructuras de la vía aérea con anestésico local, para la realización de broncoscopía con una técnica alterna a la convencional.
CAPITULO III
JUSTIFICACIÓN
Conocer una técnica alterna de preparación para broncoscopía, con la misma efectividad anestésica a la técnica comúnmente empleada. Utilizando un bloqueo tópico con hisopo y anestésico local a menor concentración. Contribuyendo a su vez, en la disminución de riesgo de toxicidad por anestésico local.
La tropicalización o preparación del paciente que se someterá a broncoscopía es la herramienta más útil del clínico, ya que brindara una adecuada anestesia y analgesia. Lo que a su vez disminuye la necesidad de agentes sedativos, acortando el tiempo de recuperación y mejorando la morbilidad del procedimiento.
CAPITULO IV
3. HIPÓTESIS
H1 La técnica de bloqueo tópico con hisopo y lidocaína gel al 5% no es inferior en efectividad anestésica para broncoscopia, comparado con la técnica convencional de dispersión con lidocaína spray al 10%.
H0 La técnica de bloqueo tópico con hisopo y lidocaína gel al 5% no hay diferencia en efectividad anestésica para broncoscopía, comparado con la técnica convencional de dispersión con lidocaína spray al 10%.
CAPITULO V
4. OBJETIVOS
OBJETIVO GENERAL
Evaluar la efectividad anestésica para broncoscopía, comparando la técnica de bloqueo tópico con hisopo y lidocaína gel al 5% versus técnica convencional de dispersión con lidocaína spray al 10%.
OBJETIVOS ESPECÍFICOS
I. Valorar la tolerancia a la introducción del fibroscopio.
• Escala de reacción
• Escala de nausea
• Escala de tolerancia
• Escala Ramsay de sedación
II. Cuantificar la necesidad anestésico local de rescate.
III. Cuantificar la necesidad de rescate de sedación.
IV. Valorar cambios cardiovasculares y saturación de oxigeno.
CAPITULO VI
MATERIAL Y MÉTODOS
DISEÑO METODOLOGICO
Ensayo clínico Prospectivo
Experimental Transversal
Comparativo Aleatorizado
Ciego
Después de obtener el consentimiento informado de cada paciente. Se seleccionaron 14 pacientes programados para broncoscopia en el departamento de neumología del Hospital Universitario “José Eleuterio González”, incluidos en este estudio durante el periodo julio a diciembre 2010. Se asignaron de forma aleatoria a dos grupos de 7 pacientes cada uno para aplicación de bloqueo tópico con hisopo y lidocaína gel, o disparos de lidocaína spray.. Previa valoración preanestésica, seguido de monitorización continúa se medican ambos grupos con agente antisialagogo atropina (valorar paciente con contraindicación). Sedación a base de nalbufina .015mg/kg, midazolam 0.025 mg/kg. Al introducir el fibroscopio se evaluara según las variables para la tolerancia al paso de la nariz o por la orofaringe hasta el paso por la glotis. Así como la necesidad de administrar dosis de rescate de lidocaína por el canal de trabajo durante el procedimiento. Se utilizara como sedante de rescate propofol 0.5mg/kg.
Al primer grupo con previa medicación, se introducirá hisopos cubiertos con lidocaína gel 5% a través de la narina con mejor permeabilidad, avanzando cuidadosamente hasta topar, donde se mantendrá por un lapso de 3 minutos, posteriormente, se procederá a avanzar con menor angulación donde permaneceré por 2 minutos restantes, dando por terminado la preparación nasal, se colocara una cánula nasofaríngea (corneta) para permeabilizar. Se preparara la orofaringe lo cual consiste en la aplicación de hisopos cubierto con gel de lidocaína 5% el arco palatogloso sobre la lengua durante un periodo de 5 minutos. Además se instilara 5 ml de lidocaína simple 2% sobre la base de la lengua en un tiempo de 1 minuto, la cual bañara las estructuras de hipofaringe, glotis y tráquea.
Segundo grupo consistirá en administrar disparos de lidocaína spray 10%, una vez avanzado el fibroscopio se continuara instilando lidocaína 2% a través del canal de trabajo del broncoscopio.
Realizaremos una evaluación apreciativa de la reacción y tolerancia del paso del fibroscopio en ambos grupos. (22)
Reacción de paciente
Evaluacion subjetiva de confort
Aceptacion del procedimiento
5.2 CRITERIOS
5.2.1 CRITERIOS DE INCLUSION:
Ambos sexos
Mayores de 18 años
Pacientes programados a broncoscopia en el departamento de neumología.
5.2.2 CRITERIOS DE EXCLUSION:
Menores de 18 años.
Sin autorización o consentimiento firmado.
Expediente incompleto.
Déficit neurológico.
Alteraciones laringotraqueales.
Cirugías previas: Traqueotomía, traqueoplastia, maxilofacial.
5.2.3. CRITERIOS DE ELIMINACION
Paciente quien no permita una preparación completa de anestesia tópica.
solicite terminar el procedimiento sin la terminación del mismo.
CAPITULO VII
ANALISIS ESTADISTICO
6.1 PRUEBAS ESTADISTICAS
Se contrastaron los resultados de acuerdo a las distribuciones que presentaron los datos de los resultados:
Para Distribuciones tipo Normal (Paramétricas): Pruebas t. Para Distribuciones tipo No-Normal (No-Paramétricas): Prueba x2.
El El proceso electrónico de datos y métodos de estadística descriptiva e Inferencial se llevará a cabo con el programa STATA-IC-10-2008. Licencia: INTERMED-08-191-0531-ECE-247
6.2 CALCULO DE TAMAÑO MUESTRA
Basado en el artículo científico:
Xue FS, Liu HP, et al. Spray –As-You-Go Airway Topical Anesthesia in Patients with a Difficult Airway: A Randomized, Double-Blind Comparasion of 2% and 4% Lidocaine. Anesth Analg 2009:536-43
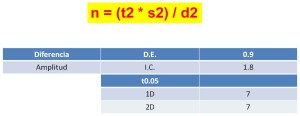
Calculando mediante ecuación de Stein una muestra de N=14 pacientes y una n=7 pacientes por cada grupo.
CAPITULO VIII
RESULTADOS
Fueron incluidos un total de 14 pacientes en el estudio, 10 masculinos y 4 femeninos. En ambos grupos 5 masculinos y 2 femeninos respectivamente. Dichos pacientes se clasificaron de acuerdo al estado físico clínico de la American Society of Anesthesiologist (ASA), obteniendo un total de 1 paciente ASA II para el grupo I y 3 pacientes ASA II para el grupo II. Así mismo en el grupo I un total de 6 pacientes ASA III y 4 pacientes ASA III en el grupo II.
Tabla 1.
La edad promedio para el grupo I fue de 36.2 y 42.0 para el grupo II. No se encontró diferencia significativa entre ambos mediante prueba t para dos muestras suponiendo varianzas desiguales. Grafica 1
El peso promedio para el grupo I fue de 59.2 y 64.1 en el grupo II. No encontramos diferencia significativa entre ambos. Grafica 1
Se monitorizo de forma continua la tensión arterial de forma no invasiva. Obteniendo una muestra basal, al inicio del procedimiento y posteriormente cada 5 minutos hasta 15 minutos de haber iniciado el procedimiento. Se analizaron de forma separada la tensión sistólica de la tensión diastólica y mediante un análisis con prueba ANOVA no se encontró diferencia significativa entre ambos grupos. Grafica 2.
Analizamos la frecuencia cardiaca la cual de forma continua se registro durante el procedimiento iniciando con una toma basal y posteriormente cada 5 minutos hasta 15 minutos de iniciado el procedimiento. Mediante un análisis de varianza de dos factores con una sola muestra por grupo se determino una diferencia no significativa entre ambos. Grafica 3.
La saturación de oxigeno monitorizado de forma continua con un registro cada 5 minutos hasta 15 minutos después del inicio de la broncoscopia. Analizamos los datos mediante prueba t para dos muestras suponiendo varianzas desiguales demostrando que no hubo diferencia significativa entre ambos grupos. Grafica 4.
Al administrar medicamentos sedativos evaluamos el grado de sedación mediante la escala Ramsay la cual se registro de forma basal al inicio del procedimiento y se comparo entre los dos grupos, no encontramos diferencia significativa mediante prueba t para dos muestras suponiendo varianzas desiguales. Grafica 5.
Al analizar la reacción del paciente obtuvimos una media de 1.85 para el grupo I y media de 1 para grupo II. Encontrando una diferencia significativa entre ambos grupos mediante prueba t para dos muestras suponiendo varianzas iguales. Grafica 6.
El confort se registro con una media de 1.42 para el grupo I y una media 1 para el grupo II. Obteniendo una diferencia significativa entre los dos grupos mediante la prueba t para dos muestras suponiendo varianzas iguales. Grafica 6.
Para la aceptación del procedimiento no se obtuvo diferencia significativa entre ambos grupos mediante la prueba t para dos muestras suponiendo varianzas iguales. Grafica 6.
CAPITULO IX
CONCLUSIONES
En nuestro estudio se acepta la hipótesis alterna. Que corresponde a la técnica de bloqueo tópico con hisopo y lidocaína gel al 5% no es inferior en efectividad anestésica para broncoscopia, comparado con la técnica de uso convencional de dispersión con lidocaína spray al 10%.
Nuestro estudio demostró estadísticamente significancia a favor del grupo de anestesia tópica con hisopo en la evaluación del grado de confort y reacción a la introducción de broncoscopio bajo sedación mínima.
Por lo que se recomienda como una alternativa en la preparación del paciente sometido a broncoscopia.
CAPITULO X
Bibliografía
1. Diaz-Agero P, Flandes J. Broncoscopia Diagnostica y Terapéutica. Monografías NEUMOMADRID. 2007.
2. Ernst A, Silvestri GA, Johnstone D. Interventional Pulmonary Procedures. Chest 2003; 1693-1717.
3. Mehta AC, Prakash U, Garland R. Prevention of Flexible Bronchoscopy-Associated Infection. CHEST 2005; :1742-1755.
4. British Thoracic Society guidelines on diagnostic flexible bronchoscopy. Thorax 2001: i1-i21
5. Loukides S, Katsoulis K, Tsarpalis, et al. Serum Concentrations of Lignocaine before, during and after Fiberoptic Bronchoscopy. Respiration 2000;13-17
6. Sanderson DR. Lignocaine for Topical Anesthesia in Fiberoptic Bronchoscopy. Respiration. 2000:9-10
7. Perry L. Topical Anesthesia for Bronchoscopy. Chest 1978:691-693
8. Goodman, Gilman. The pharmacological basis of therapeutics. 10th ed. McGraw-Hill 2001:377.
9. Barash PG, Cullen BF, Stoelting RK. Clinical Anesthesia. 6ta ed. LWW 2009
10. Fry WA. Techniques of Topical Anesthesia for Bronchoscopy. Chest 1978:694
11. Gonzalez R. et al. Should patients undergoing a bronchoscopy be sedated?. Acta Anaesthesiol Scand 2003; 411-15
12. Putanati S, Ballerin L, et al. Patient satisfaction with conscious sedation for bronchoscopy. Chest 1999:1437-40.
13. Hagberg C. Current Concepts in the Management of The Difficult Airway. Anesthesiology News. 2010:1-24
14. Rosenblatt WH:Airway management, critical surgical illness: Preoperative assessment and planning. Crit Care Med 2004;186-92
15. Rosenblatt W. Awake Intubation made easy!. ASA Refresher Course. 2009:167-174
16. Chi TL, Mirsky D, Bello JA, Ferson DZ. Radiology of the airway. Benumof’s Airway Management. Mosby 2007;
17. Sanchez A, Iyer RR, Morrison D. Preparation of the patient for awake intubation. Benumof’s Airway Management. Mosby 2007
18. Yoshida Y, Tanaka Y, et al. Sensory Innervation of the Pharynx and Larynx. Am J Med. 2000:51S-61S.
19. Gotta A, Sullivan C: Anaesthesia of the upper airway using topical anaesthetic and superior laryngeal nerve block. Br J Anaesth:1055, 1981.
20. Sethi N, Tarneja VK, et al. Local Anaesthesia for Fiberoptic Intubation: A Comparision of Three Techniques. MJAFI 2005:22-25.
21. Ovassapian A. Flexible bronchoscopic intubation of awake patients. J Bronchology 1994:240-5.
22. Xue FS, Liu HP, et al. Spray –As-You-Go Airway Topical Anesthesia in Patients with a Difficult Airway: A Randomized, Double-Blind Comparasion of 2% and 4% Lidocaine. Anesth Analg 2009:536-43
23. Cárdenas Estrada, Eloy, Dr med.; Ríos Briones, Nidia Isabel, Dra.; Decrescenzo Tancredi, Francisco, Dr.; Galarza Delgado, Dionisio, Dr.: Programa matematico para el calculo de x2 (chi cuadrada), como complemento al paquete de operaciones estadísticas del programa excel de microsoft ®. XXI Congreso Nacional de Investigación Biomédica. Facultad de Medicina, U.A.N.L., Monterrey, México, 2003,22-24.
24. Cárdenas Estrada, Eloy, Dr med., Ríos Briones, Nidia Isabel, Dra., Bosques Padilla, Francisco Javier Dr., Decrescenzo Tancredo, Francisco, Dr., Galarza Delgado, Dionisio, Dr., Cárdenas Montemayor, Eloy, Dr.: Programa matemático para calculo de pruebas de distribución “t” en ambiente excel microsoft ®, utilizando Datos Agrupados. XXII Congreso Nacional de Investigación Biomédica. Facultad de Medicina, U.A.N.L., Monterrey, México, 2004, 20-22.
25. Cárdenas Estrada, Eloy, Dr med., López Cabrera, Norma G, Dra., Espinoza Galindo, Ana María, Dra med., De la Garza Castro, Oscar, Dr med., Ríos Briones, Nidia Isabel, Dra med., Maldonado Maldonado, Erasmo, MC., Cárdenas Montemayor, Eloy, Dr med. Algoritmo para generar secuencias de números aleatorios en ambiente excel microsoft®. XXV Congreso Nacional de Investigación Biomédica, Monterrey, México, 2009, 01-03.
GRAFICAS, TABLAS Y ANEXOS
Ver archivo PDF.


